Новости – Здоровье












Здоровье
Посмертная экспресс-диагностика
Фото: Fabrizio Bensch / Reuters врезы: Опрация по трансплантации почки
Как определяют пригодность органов к трансплантации
24 ноября, 2014 20:48
10 мин
В ноябре 2014 года широкую огласку получила новость о смерти двух британцев после трансплантации почки. Мужчины умерли от заражения паразитическими червями от донора — бездомного алкоголика, от органов которого отказались шесть клиник. В статье мы расскажем, как отбирают органы для трансплантации и предотвращают подобные ситуации в России.
Сейчас основным документом, регламентирующим пересадку органов, является федеральный закон «О трансплантации органов и (или) тканей человека», принятый в 1992 году. Новый законопроект «О донорстве органов, частей органов человека и их трансплантации (пересадке)» до сих пор находится на стадии обсуждения. Ранее планировалось, что он вступит в силу 1 июля 2015 года.
Презумпция согласия
Органы для пересадки могут брать как у живого человека, так и у трупа. В обоих случаях это производится безвозмездно. В России покупка или продажа органов для трансплантации — уголовное преступление. Но Уголовный кодекс РФ предусматривает наказание за убийство с целью использования органов, но не за их продажу, что может стать лазейкой для злоумышленников.
Согласно действующему законодательству, живыми донорами могут быть только генетические родственники реципиента (человека, получающего орган), достигшие 18 лет и являющиеся дееспособными. Потенциальный донор может стать фактическим, только когда комиссия врачей подтвердит, что изъятие органа или его части не принесет значительного вреда его здоровью. Это закреплено Федеральным законом «Об основах охраны здоровья граждан в Российской Федерации». У лиц младше 18 лет для пересадки может браться только костный мозг. Принуждение к изъятию органов или тканей для пересадки является уголовным преступлением.
Забор органов у трупов — более распространенная практика. Учитывая особенности законодательства, сегодня каждый из нас является потенциальным донором — в России действует так называемая «презумпция согласия». Если к моменту, когда должен производиться забор органов (после смерти головного мозга), не поступило информации, что человек не хотел быть донором (об этом могут заявить близкие родственники или законные представители), изъятие органов считается законным. Врачи обычно спрашивают согласия у родственников, хотя действующие законы их к этому не обязывают.
Тот факт, что после смерти человека его органы можно изымать для трансплантации по умолчанию, для многих становится неожиданностью. С этим связаны периодические скандалы и тяжбы. Из недавних подобных инцидентов огласку получил случай забора почки у умершего мужчины в Люберцах до прибытия родственников.
Фото: Ираклий Чохонелидзе / ТАСС
Фото: Ираклий Чохонелидзе / ТАСС
Для получения донорского органа требуется согласие реципиента, его родственников или представителей. Этим правилом можно пренебречь, только если экстренная трансплантация дает единственный шанс спасти жизнь больного.
Как констатируют смерть
Факт смерти человека можно установить по ряду признаков, которые описаны в соответствующем приказе Минздрава. Смерть головного мозга считается эквивалентом смерти человека даже при работающем сердце. В таком случае кровообращение в органах сохранено, и они более пригодны для трансплантации. Существует специальная инструкция Минздрава по констатации смерти на основании смерти мозга.
Для снижения риска злоупотреблений при диагностике смерти не могут участвовать трансплантологи и члены бригад донорской службы. Несмотря на это, крупнейший скандал российской трансплантологии связан именно с вопросом констатации смерти.
Не подлежат пересадке
Изъятие органов производится только после того, как специалисты убедятся, что донор не имеет никаких болезней, способных навредить реципиенту. Существуют случаи, когда некоторые инфекции невозможно обнаружить даже при добросовестном подходе, хотя современная медицина в состоянии выявить большинство опасных состояний. Тем не менее, даже в развитых странах до сих пор возникают скандалы наподобие недавнего заражения паразитическими червями при пересадке почек в Великобритании.
Учитывая сильный дефицит донорских органов, количество безоговорочных противопоказаний для забора органов у трупа имеет тенденцию к сокращению. В Национальных клинических рекомендациях по посмертному донорству 2013 года описан универсальный минимум обследований, на основании которых определяют пригодность любого органа к пересадке. Состояние органов оценивается с использованием клинических, лабораторных и инструментальных методов.
Первым этапом является клиническое обследование. Факторами, ограничивающими возможности донорства, выявленными на данном этапе, могут быть:
Возраст;
Причина смерти (злокачественные опухоли, острый энцефалит и некоторые другие);
Сопутствующие заболевания (ишемическая болезнь сердца, сахарный диабет, гипертоническая болезнь);
Модели поведения, увеличивающие риск передачи инфекций (если удается получить информацию о сексуальных привычках, зависимостях, татуировках). При определении высокой степени риска, донорство может быть отклонено даже при наличии отрицательных лабораторных анализов.
При внешнем осмотре определяются внешние признаки поражения внутренних органов и опухолей кожи. Врачи расспрашивают родственников потенциального донора об истории болезней и операций.
Проводятся следующие анализы:
Группа крови;
Клинический анализ крови, коагулограмма (показатели свертываемости);
Биохимические показатели, крови, свидетельствующие о состоянии внутренних органов;
Определение основных показателей антигенной совместимости тканей донора и реципиента;
Обязательно исключаются следующие инфекции: ВИЧ-инфекция, вирусные гепатиты С и В, сифилис. При наличии хотя бы одного положительного результата теста на инфекцию, в посмертном донорстве отказывают.
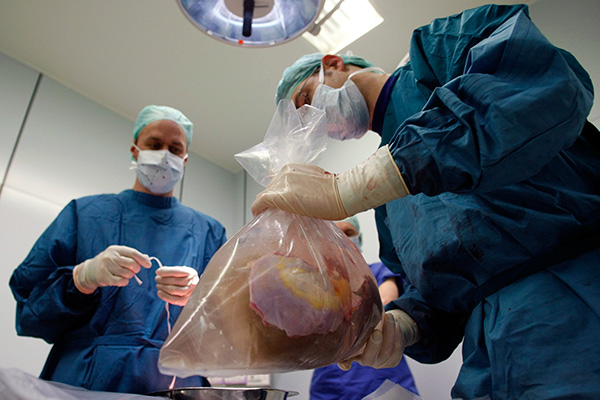
Печень и почки после забора у мертвой женщины. Фото: Fabrizio Bensch / Reuters
Печень и почки после забора у мертвой женщины. Фото: Fabrizio Bensch / Reuters
В случае конкретных органов этот список может быть расширен: перед забором почки дополнительно проводят обследование на цитомегаловирус, вирус Эпштейна-Барр, туберкулез и сепсис.
Кому достаются донорские органы?
Проблема распределения донорских органов — сложный практический и этический вопрос, актуальный для любой страны. В России порядок получения трансплантации трупных органов и тканей определяется приказом Минздрава от 31 октября 2012 года. В лист ожидания трансплантации трупного органа или ткани люди вносятся после решения врачебной комиссии. В каждом трансплантологическом центре есть врач, который отвечает за ведение такого листа, этот документ находится под контролем главврача лечебного учреждения. Когда подходит очередь и появляется необходимый орган, реципиента госпитализируют, проводится операция.
В идеале подобная программа должна обеспечивать справедливость в распределении донорских органов. Но даже в самых развитых странах этот вопрос будет решен не скоро. Подбор органов проводится с учетом показаний, тяжести состояния, иммунологических и генетических характеристик. Даже пациент, которому жизненно необходима пересадка, может ожидать очень долго, находясь вверху списка, поскольку донорские органы очень сложно подбирать — необходима совместимость по большому количеству параметров.
Будут ли перемены?
Новый законопроект о трансплантации активно обсуждается специалистами и подвергается критике. Основные претензии связаны с тем, что участие трансплантологов в его создании было недостаточным, а нечетко прописанная система распределения органов дает возможные лазейки для коррупции.
Изменения, включенные в законопроект, основаны на опыте стран с более развитой трансплантологией. В частности, планируется ввести списки людей, согласных на посмертное донорство, реестры доноров и лиц, нуждающихся в пересадке. Если человек не успеет отказаться от посмертного донорства при жизни, у его родственников будет два часа для того, чтобы дать согласие или отказ. Неустановленные лица больше не смогут быть донорами органов, планируется ввести более строгий контроль за инфекционными и наследственными болезнями потенциальных доноров. Количество нуждающихся в трансплантации в регионах будут отслеживать в реальном времени (сейчас эти данные обновляются лишь ежегодно). В Минздраве считают, что комплекс реформ поспособствует увеличению ежегодного числа трансплантаций.
Главный трансплантолог Петербурга Федор Жеребцов считает, что российское общество еще не готово к такому закону, потому что сознательность россиян недостаточно высока, чтобы массово регистрироваться в качестве посмертных доноров.
К каким последствиям приведут реформы на практике, предугадать сложно — их успех в наибольшей степени зависит от качества адаптации зарубежного опыта к местным реалиям. Кроме того, необходимо повышать сознательность населения в вопросах трансплантологии с помощью образовательных программ, широкого общественного обсуждения и социальной рекламы.
поддержать проект
Подпишитесь на «Русскую Планету» в Яндекс.Новостях

Яндекс.Новости



















